
ناسازگاری های خونی در بارداری و پروتکل تجویز آمپول روگام
نازسازگاری های خونی در بارداری و پروتکل تجویز آمپول روگام (ایمونوگلوبین آنتی D) در خانم های RH منفی
چهار گروه خونی شناخته شده در انسان ها شامل گروه های خونی A ، B ، BA ، O می باشد .
هر فردی به طور طبیعی یکی از این چهار گروه خونی را دارد.بعدها پروتیئنی در گلبول قرمز برخی افراد کشف شد که اسم آن را " RH " گذاشتند.تقریبا 85 درصد افراد این پروتئین را در خون خود دارند که به آن ها RHمثبت می گویند. کسانی که این پروتیئن را در خون خود ندارند RH منفی نامیده می شوند .
بیشتر بخوانید: اندازه گیری قند خون با رادار!
اگر خون دو نفر را که از دو نوع مختلف باشند را با هم ترکیب کنیم مخلوط خون ها منعقد می شود. اگر هنگام انتقال خون از یک شخص به شخص دیگر چنین اتفاقی بیفتد، شخص گیرنده ممکن است جان خود را از دست بدهد. به همین سبب پزشکان باید قبل از تزریق خون شخص دیگری به بیمار، از سازگار بودن خون دهنده و خون گیرنده مطمئن شوند.
گروه خونی O، به تمام گروه های خونی می تواند خون اهدا کند، اما فقط می تواند از گروه خونی O خون دریافت کند.
گروه خونی A، می تواند به گروه های AB و A خون اهدا کند و از گروه های خونی A و O خون دریافت کند.
گروه خونی B، می تواند به گروه های AB و B خون اهدا کند و از گروه های خونی B و O خون دریافت کند.
گروه خونی AB، تنها می تواند به گروه خونی AB خون اهدا کند، ولی از تمام گروه های خونی می تواند خون دریافت کند.
ناسازگاری ABO
پاتوفیزیولوژی این بیماری شامل عبور آنتی بادی مادر از جفت و اتصال آن به آنتی ژنهای گلبول قرمز در نوزاد یا جنین، تخریب اریتروسیت ها، آنمی و افزایش بیلی روبین خون است. از نظر بالینی، مشكلات همولیتیك ABO تقریباً منحصر به نوزادان گروه خونی A(به ویژه A1 و نه A2) یا B با مادران گروه O می باشد. آنتی بادیهای طبیعی ضد A و ضد B كه در اوایل زندگی توسط افراد گروه O، تولید آنتی بادی ضد A یا ضد B می كند كه اكثراً IgG بوده و قابلیت عبور از جفت را دارند. حال به دلایلی كه هنوز كاملاً درك نشده است. این آنتی بادی ها بندرت سبب صدمه در طی بارداری می شوند. هیچ رابطه ای بین تیتر آنتی بادی و شدت بیماری همولیتیك موجود نیست.
عدم تناسب بین وقوع بالای حاملگی های با ناسازگاری ABO و بروز پایین بیماری همولیتیك و همچنین طیف وسیع شدت بیماری، به عواملی مانند وجود آنتی ژن های نابالغ، ضعیف، غیر اختصاصی یا تغییر یافته برروی گلبولهای قرمز جنین، جذب آنتی بادی های توسط آنتی ژن های ABO موجود بر روی تمامی بافت های بدن، وجود مواد حلال گرو ههایی قرمز جنین؛ جذب آنتی بادی ها توسط آنتی ژن های ABO موجود برروی تمامی بافت بدن، وجود مواد حلال گروههای خون در پلاسمای جنین و مایعات بافتی كه می توانند آنتی بادی مادری را خنثی نمایند، مربوط می باشد. هیچ آزمایش واحدی وجود ندارد كه بتواند به پزشك راجع به احتمال وقوع بیماری همولیتیك ABO اخطار دهد چون این مشكل تا قبل از تولد اتفاق نمی افتد. آمنیوسنتز و القای زایمان قبل از ترم توصیه می گردد.
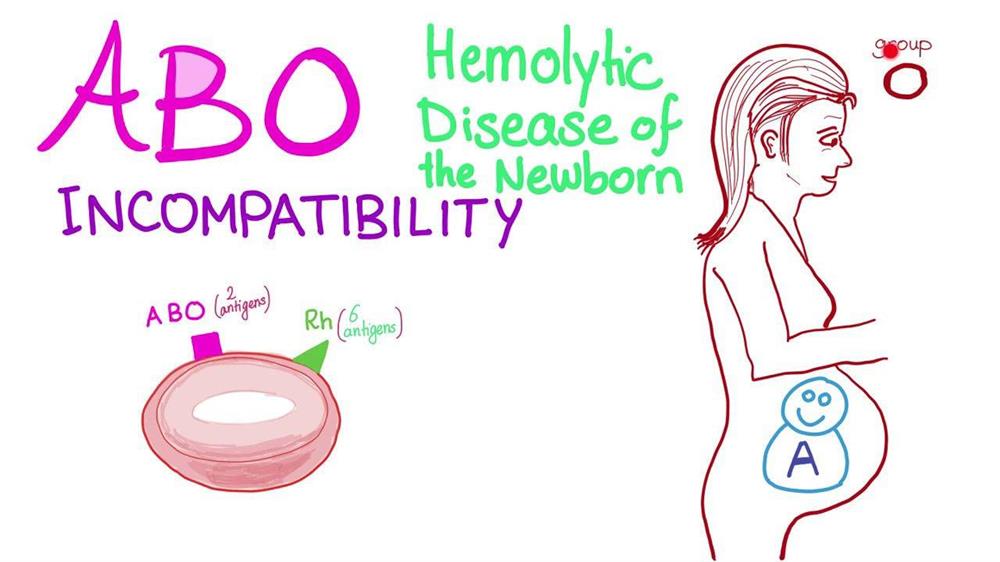
B ,O ,A سه نوع گروه خونی اصلی می باشد. هنگامی که افرادی که یک نوع خون با یک نوع خون مختلف دریافت شود، ممکن است سیستم ایمنی بدن واکنش نشان دهد. این ناسازگاری ABO نامیده می شود. برای جلوگیری از واکنش ناسازگاری ABO انواع خون باید همسان باشد ناسازگاری ABO شایع ترین علت بیماری همولیتیک نوزاد است. حدود 15 درصد از زایمان های زنده در معرض خطر هستند ولی تظاهرات بیماری فقط در 2.2-0.3 درصد موارد رخ می دهد. ناسازگاری عمده گروههای خونی بین مادر وجنین معمولا سبب بیماری خفیف تری نسبت به RH ناسازگاری می شود.
مقایسه ناسازگاری Rh و ABO مهم است زیرا این عوامل شایع ترین علت بیماری همولیتیک ایمنی در دوران نوزادی می باشند. در 20 تا 25% بارداریها، ناسازگاری ABO بین مادر و نوزاد وجود دارد اما همولیز قابل تشخیص از نظر بالینی تنها در ده درصد نوزادان رخ می دهد. بیماری همولیتیك ABO، فرزند اول را در حدود 50% موارد درگیر می نماید و ممكن است كه چندین خواهر و برادر با شدت تقریباً یكسان مبتلا شوند.
آنتی بادی مادری ممکن است بر ضد سلول B(در صورتی که مادر گروه A باشد) و یا ضد سلول A (اگر مادر گروه B باشد) ایجاد گردد.معمولا، گروه خونی مادر از نوع O و گروه خونی نوزاد از نوع A یا B است. اگرچه ناسازگاری ABO در 20-25 درصد بارداری ها رُخ می دهد، اما بیماری همولیتیک فقط در 10 درصد این نوزادان بروز می کند و معمولا نوزاد ، گروه خونی A1 را دارد که نسبت به A2 آنتی ژنیک تر است. آنتی ژنیسیته ی کم فاکتور های ABO در جنین و نوزاد مسوول بروز کم بیماری شدید همولیتیک ABO در مقایسه با درصد ناسازگاری گروه خونی مادر و نوزاداست. اگرچه آنتی بادی بر علیه فاکتورهای AوB بدون ایمونیزاسیون قبلی رُخ می دهد(آنتی بادی طبیعی) ولی معمولا از نوع IGM می باشند که از جفت عبور می کنند. لذا بیماری همولیتیک ایزوایمونA-O در فرزندان اول خانواده نیز رُخ می دهد. مادرانی که برعلیه فاکتورهای A یا B در حاملگی های ناسازگار قبلی ایمن شده اند نیز آنتی بادی IgG دارند. این آنتی بادی های ”ایمنی“ مدیاتور های اولیه بیماری ایزوایمیون ABO هستند. تظاهرات بالینی اکثر موارد خفیف بوده و
شایعترین تظاهرات ناسازگاری ABO در نوزادان شامل زردی زودرس (یعنی در عرض 24 ساعت) و افزایش متغیر بیلی روبین غیر مستقیم می باشد. بر خلاف بیماری Rh، كرن ایكتروس و آنمی نادر است. اصول درمانی در ناسازگاری ABO شامل اندازه گیری مرتب بیلیروبین فوتوتراپی (در 10% نوزادان مورد نیاز است)، و گاهی اوقات تعویض خون است.
معمولا نوزاد در زمان تولد گرفتار نیست. رنگ پریدگی وجود ندارد و هیدروپس جنینی به شدت نادر است. بزرگی کبد و طحال در صورت وجود شدید نیست. زردی معمولا در عرض 24 ساعت اول ایجاد می شود. ندرتا شدرد شده ، علایم و نشانه های کرنیکتروس ، سریعا ظاهر می شود. تشخیص تشخیص فرضی بر اساس وجود ناسازگاری ABO،تست مثبت خفیف تا متوسط کومبس مستقیم و وجود اسفروسیت در گستره ی خونی داده می شود (گاهی ممکن است با اسفروسیتوز ارثی اشتباه شود). هیپر بیلی روبینمی معمولا تنها اختلال آزمایشگاهی همراه است. سطح Hb معمولا طبیعی است ولی می تواند به میزان کم 10-12 g/dl نیز باشد. رتیکولوسیت ها ممکن است افزایش 10-15 درصد داشته که با پلی کرومازی شدید و تعداد بالای RBC هسته دار همراه هستند. در 10-20 درصد از نوزادان میزان مبتلا بیلی روبین غیر مستقیم به 20 mg/dl یا بیشتر می رسد مگر اینکه فتوتراپی شروع شود. درمان فتوتراپی در کاهش سطح بیلی روبین سرم مؤثر است. در موارد شدید تجویز IVIG می تواند سرعت همولیز و همچنین نیاز به تعویق خون را کاهش دهد. تعویض خون با گروه خونی OوRh مشابه نوزاد ممکن است در بعضی موارد جهت اصلاح درجات شدید آنمی یا هیپربیلی روبینمی نیاز شود. برخی از نوزادانی که بیماری همولیتیک ناشی از ناسازگاری ABO دارند ممکن است در چند هفتگی به علت آنمی پیش رونده نیازمند ترانسفوزیون RBC متراکم باشند. بررسی Hb و Hct بعد از ترخیص در نوزادان با بیماری همولیتیک ABO الزامی است
ناسازگاری RH
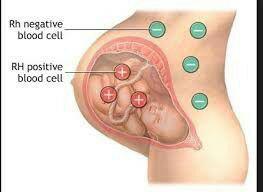
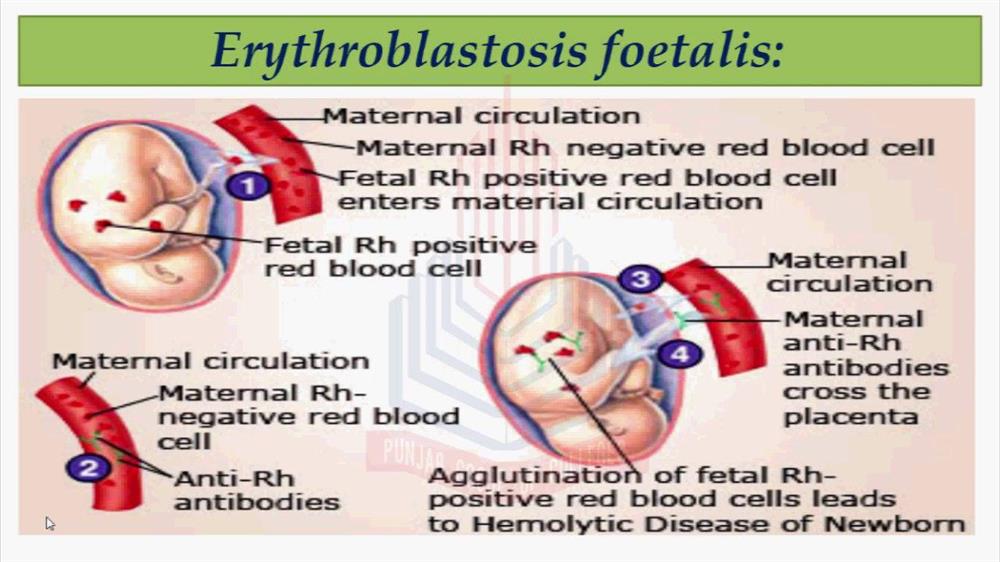
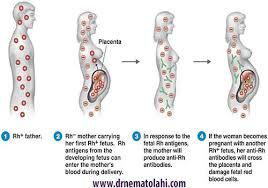
فاکتور Rh نوعی پروتئین است که در سطح گلبول قرمز بیشتر افراد وجود دارد. اگر این پروتئین روی سطح گلبولهای قرمز خون شما وجود داشته باشد، Rh خون مثبت است و اگر این پروتئین را نداشته باشید، Rh خون شما منفی است و هنگام بارداری باید موارد خاصی را رعایت کنید. اگر Rh منفی هستید، به احتمال زیاد خون شما با خون جنین که احتمالاً Rh مثبت است ناسازگاری دارد. فهمیدن این موضوع معمولاً تا قبل از تولد نوزاد ممکن نیست، اما در بسیاری از موارد باید جانب احتیاط را رعایت کنید و فرض را بر ناسازگاری Rh نوزاد با Rh منفی خود بگذارید. در اولین بارداری احتمال کمی وجود دارد که ناسازگاری Rh شما با جنین باعث صدمه رسیدن به فرزندتان شود، اما در صورت ورود خون جنین به جریان خون شما که در شرایط خاصی در دوران بارداری یا هنگام زایمان ممکن است پیش بیاید، سیستم ایمنی شما شروع به تولید پادتن در برابر این خون Rh مثبت میکند. در این شرایط بدن شما به Rhحساس میشود و در بارداری بعدی اگر Rh جنین مثبت باشد، پادتنهای تولیدشده در بارداری قبلی ممکن است به سلولهای خونی جنین حمله کند.

تشخیص ناسازگاری Rh خون مادر و جنین
اگر همسر شما نیز مثل اغلب افراد Rh مثبت است، احتمال مثبت شدن Rh جنین حدود ۷۰ درصد است و اگر Rh شما منفی باشد، احتمال ناسازگاری Rh شما و جنین وجود دارد. در واقع، پزشک از روی احتیاط همین فرض را خواهد داشت. اگر همسر شما آزمایش داده باشد و میدانید که او هم مثل شما Rh منفی است، فرزند شما نیز Rh منفی خواهد بود و نیازی به تزریق پادتن Rh نیست، اما اگر همسر شما Rh مثبت است یا Rh خون او را نمیدانید، تا زمان تولد فرزندتان نمیتوانید از Rh جنین باخبر شوید، مگر این که آزمایش آمنیوسنتز انجام شود. اگر شما Rh مثبت هستید و همسر شما Rhمنفی است، ممکن است فرزند شما Rh منفی باشد. در این صورت با وجود متفاوت بودن Rh شما و فرزندتان، جای نگرانی نیست، زیرا احتمال این که فرزند شما در معرض خون Rh مثبت شما قرار بگیرد و پادتن بسازد بسیار کم است؛ تقریباً همیشه برعکس این حالت صادق است.

راههای پیشگیری از ناسازگاری خونی مادر و جنین
خوشبختانه با تزریق دارویی به نام ایمونوگلوبولین Rh یا روگام (Rhogam) به مادر، احتمال حساس شدن خون مادر به Rh خون جنین در صورت نشت خون جنین به بدن مادر از بین میرود
پروتکل تجویز ایمونوگلوبولین آنتی D (روگام) در خانمهای منفی RH
قبل از عرضه ایمونوگلوبولین آنتی D (روگام) بیماری همولیتیک جنین و نوزاد در 10% حاملگیها دیده میشد و یک علت بزرگ مرگ و میر و موربیدیته پریناتال به شمار میرفت. در دهه اخیر بیماری به خاطر اجرای پروتکلهای مصرف روگام کاهش یافته است ولی همچنان و اکثراً بهعلت عدم اجرای صحیح این پروتکلها رخ میدهد. هدف مقاله حاضر ارائه راهکارهای به روز و صحیح به منظور اداره وضعیت در خانمهای در معرض خطر میباشد.
زمینه و هدف
درباره تجویز ایمونوگلوبولین آنتی D (روگام)
قبل از عرضه ایمونوگلوبولین آنتی D (روگام) بیماری همولیتیک جنین و نوزاد در 10% حاملگیها دیده میشد و یک علت بزرگ مرگ و میر و موربیدیته پریناتال به شمار میرفت. در دهه اخیر بیماری به خاطر اجرای پروتکلهای مصرف روگام کاهش یافته است ولی همچنان و اکثراً به علت عدم اجرای صحیح این پروتکل ها رخ میدهد.
اولین ویزیت پره ناتال
در اولین مراجعه خانمهای باردار به کلینیکهای مراقبتهای بارداری آزمایشات روتین برای آنها درخواست میشود. تعیین گروه خون و RH جزو این آزمایشات است. به طور ایدهال تمام این خانمها باید از نظر وجود آنتیبادیها علیه کلیه گروههای خونی اصلی و فرعی بررسی شوند. متأسفانه در ایران اسکرین برای این آنتیبادیها تنها در آزمایشگاه سازمان مرکزی انتقال خون ایران انجام میشود و آزمایشگاههای دیگر تنها تست Indirect coombs را انجام میدهند که غربالگری وجود یا عدم آنتی D محسوب میشود. به هر حال تمام خانم های باردار با Rh منفی باید در ابتدای بارداری وضعیت indirect coombs مشخصی داشته باشند تا اقدامات بعدی بر پایه آن صورت پذیرد. متأسفانه مکررا مشاهده میشود که indirect coombs برای این این گروه درخواست نشده است. شاید برای جلوگیری از فراموش شدن این مسأله لازم باشد برای کلیه خانمها هنگام درخواست اولین آزمایش Indirect coombs نیز در لیست آزمایشاتی نظیر CBC و U/C، U/A گنجانده شود.
نحوه تجویز روگام (آنتی-D)
در ایران همانند توصیه ACOG روگام (آنتی D) با دوز µg300 معادل IU1500 در حاملگیهای عادی یک بار در هفته 28 و بار دیگر در 72 ساعت اول پس از زایمان تجویز میگردد. در انگلستان نحوه تجویز روگام متفاوت است و با دوز µg100 معادل IU500 بار اول در هفته 28 بار دوم در هفته 34 و بار سوم در 72 ساعت پس از زایمان تجویز می گردد. نتایج هر دو روش کاملا مشابه است µg300 روگام می تواند از آلوایمونیزاسیون در اثر 30 میلی لیتر خون Rh مثبت یا 15 میلی لیتر سلولهای جنینی پیشگیری کند. در صورت خونریزی جنین به مادر بیش از این مقدار باید روگام بیشتری تجویز شود.
علل ایجاد آلوایمونیزاسیون
- عدم تجویز دوز قبل از زایمان آنتی D در هفته 29-28
- عدم شناسایی اتفاقات بالینی که بیمار را در معرض آلوایمونیزاسیون قرار می دهد و عدم تجویز روگام در آن زمان
- عدم تجویز یا عدم تجویز در زمان صحیح آنتی D پس از زایمان در مادرانی که صاحب نوزاد Rh مثبت یا دارای Rh نامعلوم شده اند.

توصیههای بالینی
آیا باید به خانمی که قصد TL پس از زایمان دارد روگام تجویز کرد؟
باید توجه داشت که عدم تولید آنتیبادی علیه آنتیژن Rh نه تنها از نظر تولد نوزاد Rh منفی مهم است بلکه در موارد خونریزی شدید فرد که نیاز اورژانس به تزریق خون وجود دارد، تزریق خون Rh مثبت را به یک فرد Rh منفی ممکن میسازد. البته امروزه رخ دادن این مسأله و عدم در دسترس بودن خون Rh منفی کمی بعید به نظر می رسد ولی به هر حال غیر ممکن نیست.
آیا در صورت منفی بودن Rh همسر خانم باردار تزریق روگام لازم است؟
خیر. ولی بهتر است وضعیت Indirect coombs چک شود تا از عدم تولید آنتی بادی از قبل اطمینان حاصل کرد.
آیا تکرار Indirect coombs قبل از تزریق روگام در هفته 28 لازم است؟
طبق توصیه انجمن بانکهای خون امریکا باید این تست را تکرار کرد تا موارد اندک تولید آنتی بادی علیه Rh در صورت بروز خونریزی جنینی مادری قبل از این زمان کشف شوند و تحت اقدامات صحیح پرهناتالوژی قرار گیرند.
آیا تجویز روگام در یک حاملگی حساس شده به Rh لازم است؟
خیر. این خانمها حتما باید به یک پرهناتالوژیست ارجاع داده شوند تا در صورت بروز آنمیهمولیتیک در جنین تحت ترانسفیوژن داخل رحمی قرار گیرند.
آیا تهدید به سقط اندیکاسیون تزریق روگام است؟
قبل از 12 هفته حاملگی در این مورد اتفاقنظر وجود ندارد. آنتیژن RhD روی RBC جنین در 38 روز پس از وقوع حاملگی قابل کشف است. اکثر منابع توصیه به تجویز روگام پس از 12 هفته میکنند و به هرحال به نظر میرسد شرط احتیاط آن است که روگام تجویز شود.
چه مقدار آنتی D (روگام) باید برای اتفاقات و اقدامات تهاجمی سه ماهه اول تجویز گردد؟
در صورت سقط خودبهخود یا درمانی توصیه به استفاده از دوز استاندارد µg300 استفاده میشود. تجویز روگام در حاملگی اکتوپیک نیز لازم است.
آیا باید روگام در حاملگیهای مولار تجویز شود؟
بهتر است به این خانمها پس از تخلیه رحم روگام تزریق کرد.
آیا باید در مرگ داخل رحمی سه ماهه دوم یا سوم روگام تجویز کرد؟
بله. در 13-11% این موارد علت مرگ جنین خونریزی جنینی مادری است و ارجح آن است که این افراد از نظر حجم خون جنینی که وارد گردش خون مادر شده است بررسی شوند و در صورت لزوم روگام بیشتری دریافت دارند (Kleihauer- Betke test).
آیا خونریزی سه ماهه دوم یا سوم اندیکاسیون تزریق روگام است؟
بله. در صورت ادامه خونریزی باید Indirect coombs هر سه هفته یک بار برای این خانمها تکرار شود. اگر تست مثبت باشد نشانگر وجود ایمونوگلوبولین آنتی D (روگام) در خون مادر است و تزریق مجدد روگام لازم نیست. اگر Indirect coombs منفی باشد نشانگر مصرف ایمونوگلوبولین آنتی D در اثر خونریزی بیشتر جنین به مادر است و باید تست Kleihauer- Betke انجام شود تا معلوم گردد چه مقدار تزریق روگام لازم است.
آیا تزریق روگام پس از ترومای شکمی در خانم باردار Rh منفی لازم است؟
بله و باید از نظر مقدار خونریزی جنینی- مادری هم بررسی شود.
اگر خانم Rh منفی بدون تجویز روگام مرخص شود چه باید کرد؟
تزریق روگام تا 13 روز پس از در معرض قرار گرفتن با RBC با Rh مثبت در برابر آلوایمونیزاسیون محافظت نسبی ایجاد میکند و بهتر است حتی تا 28 روز پس از زایمان تجویز شود.
اثر روگام چقدر طول میکشد؟
نیم عمر دارو 24 روز است. اگر زایمان ظرف سه هفته پس از دوز استاندارد روگام رخ دهد معمولا نیازی به تجویز مجدد پس از زایمان نیست. عین این مطلب در مورد اقداماتی نظیر آمنیوسنتز یا خونریزی سه ماهه سوم نیز صادق است. در چنین مواردی اگر شک به خونریزی بیشتر جنین به مادر وجود داشته باشد بهتر است تست Indirect coombs انجام شود و اگر این تست منفی بود (نشانگر مصرف روگام) با انجام تست Kleihauer- Betke میزان نیاز به روگام را تعیین کرد (هر µg50 روگام در مقابل cc5/2 RBC با Rh مثبت محافظتکننده است).
آیا لازم است تزریق روگام در حاملگیهای post date تکرار شود؟
اگر زایمان ظرف 12 هفته پس از تزریق روگام در هفته 28 رخ ندهد باید خانم باردار دوز دوم روگام را دریافت کند.
آیا باید روگام در محل خاصی تزریق شود؟
تزریق در عضله دلتوئید ارجح است چون تزریق در ناحیه گلوتئال ممکن است در بافت زیرپوست انجام شود و جذب دارو به تأخیر بیافتد.
آیا بیماران با گروه خون Rh مثبت ضعیف باید روگام دریافت کنند؟
خیـر. ایـن زنـان دارای آنتـیژن Du هستنـد و آنتی D تولید نمیکنند.

آیا هنگام تزریق فرآوردههای خونی نظیر پلاکت به خانمها احتیاطات خاصی لازم است؟
بله. البته قاعدتا باید پلاکت Rh منفی برای زنان سنین باروری در دسترس باشد ولی در غیر اینصورت پزشک باید بداند که پس از تزریق پلاکت به یک خانم Rh منفی لازم است آنتی D (روگام) نیز تجویز نماید تا RBC هایی که ناخواسته در فرآورده پلاکتی وجود دارند منجر به ایجاد حساسیت نشوند.
میزان تجویز روگام در این موارد به تعداد واحدهای پلاکت تجویز شده بستگی دارد. باید به خاطر داشت که در ترومبوسیتوپنی شدید روگام باید زیر پوستی تزریق شود تا از ایجاد هماتوم در اثر تزریق عضلانی جلوگیری کرد.
نوشته و گردآوری: راضیه فرقانی












نظرات شما